Ropień – przyczyny, objawy, leczenie
Ropień (łac. abscessus) to nagromadzenie treści ropnej w tkankach miękkich, powstałe najczęściej na skutek uszkodzenia bądź przerwania powłok skórnych. Może mieć charakter miejscowy lub ogniskowy. Jakie objawy towarzyszą ropniowi? Jak przebiega leczenie?
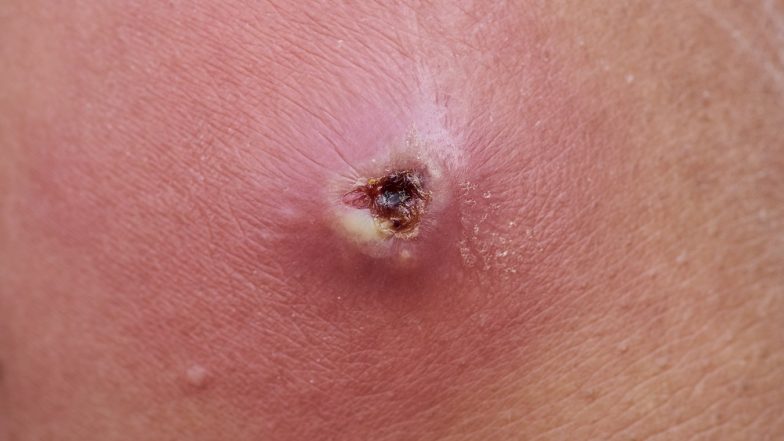
Ropień – charakterystyka, przyczyny
Ropień charakteryzuje się występowaniem ogniska zapalnego w przestrzeni tkankowej.
Jest wypełniony treścią ropną, czyli gęstą, mętną wydzieliną, często o nieprzyjemnym zapachu. Wydzielina ta powstaje w wyniku rozpadu i upłynnienia obumarłych tkanek. W jej skład wchodzą komórki bakteryjne oraz komórki układu odpornościowego.
Patogenami odpowiedzialnymi za powstanie ropnia są gronkowce i drobnoustroje beztlenowe, niekiedy również grzyby. Ropień może być spowodowany obecnością ciała obcego, np. drzazgi czy opiłka metalu. Może mieć też związek z wykonywanymi iniekcjami domięśniowymi lub dożylnymi. Ropień stanowi swego rodzaju zabezpieczenie – reakcję obronną organizmu przed rozprzestrzenianiem się czynnika zapalnego.
Ropień – grupa ryzyka
Do grupy osób szczególnie narażonych na pojawienie się ropnia umiejscowionego powierzchownie zaliczani są:
- chorzy przewlekle, leczeni glikokortykosteroidami,
- cukrzycy,
- pacjenci onkologiczni,
- osoby z poparzeniami.
Do grupy ryzyka należą zatem wszyscy ci, u których bariera skórna jest osłabiona.
Ropień nie ogranicza się jedynie do występowania w formie skórnej. Często mamy do czynienia także z ropniem:
- zęba,
- kości,
- odbytu,
- okołomigdałkowym,
- mózgu,
- wątroby,
- oczodołu.

Ropień – objawy
Objawy towarzyszące występowaniu ropnia to:
- miejscowo podniesiona temperatura wokół zmiany,
- zaczerwienienie i uwypuklenie,
- bolesność,
- chełbotanie, czyli przemieszczanie się płynu, wyczuwalne przy dotyku.
Pojawienie się ostrego bólu, gorączki czy dreszczy wymaga pilnej konsultacji lekarskiej.
Ropień – diagnostyka i leczenie
Ropnie skórne nie stanowią problemu diagnostycznego, ponieważ są widoczne gołym okiem. W przypadku zmian znajdujących się w głębiej położonych tkankach, w których dużo później pojawiają się niepokojące objawy, konieczne jest wykonanie badania USG. Niekiedy przeprowadza się także tomografię komputerową lub rezonans magnetyczny.
Podstawowym sposobem leczenia ropnia jest chirurgiczne nacięcie zmiany chorobowej w znieczuleniu miejscowym lub ogólnym. Zabieg ten stosuje się w celu usunięcia wydzieliny, a następnie wypłukania, odkażenia i zabezpieczenia powstałej jamy.
Drugim rodzajem interwencji jest nacięcie zainfekowanego miejsca, a następnie założenie drenów, które umożliwią samoistne wypłynięcie ropy. W późniejszym etapie jamę należy przepłukać, a następnie zabezpieczyć. Wskazane jest także pobranie materiału do badania w celu określenia patogenu odpowiedzialnego za wywołanie stanu zapalnego i wykonanie antybiogramu.
W ciężkich przypadkach oraz u osób z obniżoną odpornością konieczne jest zastosowanie antybiotyku jako uzupełnienie kuracji oraz w celu zapobieżenia rozprzestrzenienia się zakażenia. Najczęstszym wyborem lekarzy, w zależności od rodzaju patogenu, jest cefalosporyna 3 lub 4 generacji, klindamycyna, wankomycyna lub metronidazol w monoterapii lub terapii skojarzonej. Gdy czynnikiem chorobotwórczym jest grzyb z rodzaju Candida sp., rekomendowane jest podawanie amfoterycyny B z flucytozyną.
Aby zapobiec pojawieniu się ropnia, należy przestrzegać zasad higieny osobistej. Unikajmy również sytuacji, w których może dojść do uszkodzenia skóry, np. w wyniku wbicia drzazgi, a w kwestii przyjmowanych iniekcji polegajmy na doświadczonych i przeszkolonych do tego osobach. Obserwujmy swoje ciało i nie bagatelizujmy niepokojących objawów.
Źródła:
- Stasiak M., Lasek J., Witkowski Z., Marks W., Gołąbek K., Zakażenia skóry i tkanek miękkich – złożony i aktualny problem diagnostyczny i terapeutyczny lekarza każdej specjalności medycznej, Via Medica, Forum Medycyny Rodzinnej 2012,
- prof. dr hab. n. med Jaskólski D., Sympozjum “Ropnie i ropniaki w neurochirurgii”, Katedra i Klinika Chirurgii Urazowej Gdańskiego Uniwersytetu Medycznego.
















